المحتوى
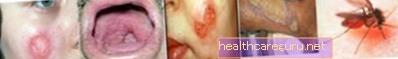
داء الليشمانيات الجلدي الذي يصيب الإنسان هو مرض معدٍ ينتشر في جميع أنحاء العالم ، وينتج عن عدوى بالطفيليات.الليشمانيا، الذي يسبب جروحاً غير مؤلمة على الجلد والأغشية المخاطية للجسم.
في البرازيل ، ينتقل داء الليشمانيات الجلدي الأمريكي ، المعروف باسم "قرحة باورو" أو "الجرح البري" ، عن طريق البعوض من الجنسLutzomyia، المعروف باسم بعوض القش ، ويتم العلاج تحت إشراف طبيب الأمراض الجلدية ، وقد يكون من الضروري استخدام الأدوية القابلة للحقن ، والمعروفة باسم الأنتيمون خماسي التكافؤ.
طريقة الإصابة بالمرض هي من خلال لدغة البعوض الملوثة الليشمانيا بعد عض الأشخاص أو الحيوانات المصابة بالمرض ، خاصة الكلاب والقطط والجرذان ، وبالتالي فإن المرض ليس معديًا ولا ينتقل من شخص لآخر. يعيش البعوض عادة في بيئات حارة ورطبة ومظلمة ، خاصة في الغابات أو الأفنية الخلفية مع تراكم النفايات العضوية.
ندبة داء الليشمانيات الجلدي
الأعراض الرئيسية
الأشكال الرئيسية لعرض داء الليشمانيات الجلدي هي:
1. داء الليشمانيات الجلدي
داء الليشمانيات الجلدي هو الشكل الأكثر شيوعًا للمرض ، وعادة ما يتسبب في تطور الجرح ، والذي:
- يبدأ ككتلة صغيرة في موقع لدغة البعوض ؛
- يتطور إلى جرح مفتوح غير مؤلم في غضون بضعة أسابيع أو أشهر ؛
- يشفى ببطء دون الحاجة إلى العلاج بين شهرين إلى 15 شهرًا ؛
- يمكن أن تكون الغدد الليمفاوية متورمة ومؤلمة.
يتراوح حجم الآفة من بضعة مليمترات إلى بضعة سنتيمترات ، ولها تناسق صلب مع حواف مرتفعة وقاع أحمر قد يحتوي على إفرازات. عندما يكون هناك عدوى بكتيرية مصاحبة يمكن أن تسبب ألمًا موضعيًا وتنتج إفرازًا صديديًا.
بالإضافة إلى الجرح الموضعي التقليدي ، يمكن أن يختلف شكل ظهور الآفات وفقًا لنوع البروتوزوان المسؤول ومناعة الشخص ، ويمكن أن تظهر أيضًا على شكل كتل تنتشر عبر الجسم أو تسلل في الجلد ، على سبيل المثال.
2. داء الليشمانيات المخاطي أو الجلدي المخاطي
وهو أكثر ندرة ، ويظهر في معظم الأحيان بعد الآفة الجلدية التقليدية ، ويتميز بآفات مدمرة في الغشاء المخاطي للممرات الهوائية العلوية ، مثل الأنف ، والبلعوم ، والحنك ، والشفتين ، واللسان ، والحنجرة ، والأكثر صعوبة ، القصبة الهوائية والجزء العلوي من رئتين.
في الغشاء المخاطي ، يمكن ملاحظة الاحمرار والتورم والتسلل والتقرح ، وإذا كانت هناك عدوى ثانوية بالبكتيريا ، فقد تظهر الآفات مع إفرازات قيحية وقشور. بالإضافة إلى ذلك ، في الغشاء المخاطي للأنف ، قد يكون هناك ثقب أو حتى تدمير في الحاجز الغضروفي ، وفي الفم ، قد يكون هناك ثقب في الحنك الرخو.
كيفية تأكيد التشخيص
في معظم الحالات يكون الطبيب قادرًا على تشخيص داء الليشمانيات الجلدي فقط من خلال مراقبة الآفات والإبلاغ عن المريض ، خاصةً عندما يكون المريض يعيش أو كان في مناطق متأثرة بالطفيلي. ومع ذلك ، يمكن أيضًا الخلط بين المرض ومشاكل أخرى مثل السل الجلدي أو الالتهابات الفطرية أو الجذام ، على سبيل المثال.
وبالتالي ، قد يكون من الضروري أيضًا إجراء اختبار تشخيصي توجد له بعض الخيارات ، مثل اختبار الجلد التفاعلي لداء الليشمانيات ، والذي يُطلق عليه اسم Montenegro's Intradermoreaction ، وفحص الطموح أو أخذ خزعة من الآفة ، لتحديد الطفيل ، أو اختبارات الدم ، ELISA أو PCR.
من المهم أن نتذكر أن داء الليشمانيات يمكن أن يظهر أيضًا في أشد أشكاله ، وهو الحشوي ، المعروف أيضًا باسم الكالازار. يتطور هذا المرض بشكل مختلف تمامًا عن داء الليشمانيات الجلدي ، وينتشر عبر مجرى الدم. افهم كيفية التعرف على داء الليشمانيات الحشوي.
كيف يتم العلاج
عادة ما تلتئم آفات داء الليشمانيات الجلدي دون الحاجة إلى العلاج. أما في حالة الجروح التي يزداد حجمها فهي كبيرة جدًا أو تتكاثر أو تتوضع على الوجه واليدين والمفاصل ، قد يُنصح بالعلاج بالعلاجات مثل الكريمات والحقن ، بتوجيه من أطباء الجلدية.
العلاج الأول لعلاج داء الليشمانيات هو مضادات خماسية التكافؤ ، والتي يتم تمثيلها في البرازيل بواسطة N-methylglucamine antimoniate أو Glucantime ، المصنوع بجرعات يومية أو في العضل أو في الوريد لمدة 20 إلى 30 يومًا.
إذا أصيبت الجروح بالعدوى أثناء عملية الشفاء ، فقد يُنصح أيضًا بالعلاج مع ممرضة من أجل رعاية أفضل وتجنب تفاقم الجرح.
بالإضافة إلى ذلك ، بعد الشفاء ، يمكن أن تبقى الندبات على الجلد وتسبب تغيرات جمالية. لذلك قد يكون من الضروري عمل استشارة نفسية أو اللجوء إلى الجراحة التجميلية لعلاج تغيرات الوجه على سبيل المثال.
كيف تمنع
من أجل تجنب انتقال داء الليشمانيات عن طريق البعوض ، من المهم الاستثمار في المواقف الفردية والجماعية مثل:
- استخدم طارد البعوض عندما تكون في بيئات توجد فيها قش البعوض ، وتجنب التعرض في أوقات كثافة البعوض العالية ؛
- استخدام الناموسيات الشبكية الدقيقة ، وكذلك وضع الشاشات على الأبواب والنوافذ ؛
- حافظ على نظافة الأرض والساحات المجاورة ، وإزالة الحطام والأوساخ ، وتقليم الأشجار لتقليل الرطوبة التي تسهل تكاثر البعوض ؛
- تجنب المخلفات العضوية في التربة ، حتى لا تجذب الحيوانات ، مثل الجرذان ، التي قد تحتوي على المرض ؛
- إبعاد الحيوانات الأليفة عن المنزل ليلاً لتقليل انجذاب البعوض لهذه البيئة ؛
- تجنب بناء منازل أقل من 4000 أو 500 متر من الغابة.
بالإضافة إلى ذلك ، في حالة وجود جروح لا تلتئم بسهولة ، والتي قد تشير إلى هذا المرض ، من المهم طلب الرعاية في المركز الصحي حتى يتم تحديد الأسباب والعلاج المناسب بشكل أسرع.